Kuissi Kamgaing E1,3,4, Minto’o Rogombe S3, Moussirou G1,2,4, Adjovi V4, Koko J3, Ategbo S1,3
1. Service de pédiatrie, Centre hospitalo-universitaire d’Angondjé, Akanda-Gabon
2. Service dermatologie Centre hospitalo-universitaire d’Angondjé, Akanda-Gabon
3. Département de Pédiatrie, Faculté de Médecine de Libreville, BP 4009 Gabon
4. Polyclinique Chambrier, BP 2230 Gabon Libreville-Gabon
Auteur correspondant : Kuissi Kamgaing Eliane ; Tel : 07023971/06566722 ; Email : e.kuissi@gmail.com
RESUME
Introduction : La cytostéatonécrose du nouveau-né est une hypodermite aigue survenant lors des premières semaines de vie, le plus souvent dans un contexte de souffrance tissulaire chez le nouveau-né à terme ou post terme. Son évolution bégnine, peut se compliquer et engager le pronostic vital. Nous rapportons deux observations de cytostéatonécrose donc l’un a évolué fatalement.
Patient 1 : nouveau-né, sexe masculin, né à 40SA+3J dans un contexte d’asphyxie périnatale nécessitant une réanimation néonatale pendant 15 min. A l’admission on note une encéphalopathie de stade III de Sarnat. Il est mis sous protocole hypothermie et anticonvulsivant. Au 9ème jour d’hospitalisation apparait un placard érythémato-nodulaire, douloureux localisé au niveau du flanc gauche, de la région fessière et de la cuisse gauche en rapport avec une cytostéatonécrose. Le bilan calcique restait normal. A J39 de vie il est ré hospitalisé pour une abcédation secondaire à une surinfection après scarification traditionnelle par le Staphylocoque aureus résistant à laméthicilline. Il décède à J41 de vie dans un tableau de choc septique.
Patient 2 : nouveau-né, sexe masculin, né à 38 SA+5J, issu d’une mère homozygote SS, dans un contexte de fièvre maternelle, de liquide amniotique teinté et d’Apgar à 5 à la 1ère min. il est hospitalisé pour prise en charge d’une infection materno-foetale à Klebsiella oxytoca. Il présente à J10 d’hospitalisation, un placard érythématonodulaire induré localisé au niveau du dos, de la partie inférieure du flanc gauche, de la fesse gauche et de tiers supérieur de la cuisse gauche en rapport avec une cytostéatonécrose d’évolutionfavorable.
Conclusion : la cytostéatonécrose, rarement rencontrée est le plus souvent méconnu et n’est pas toujours une affection bénigne.
Mots-clés : cytostéatonécrose, surinfection, érythème, inflammation, nouveau-né
ABSTRACT
Introduction Newborn’s cytosteayonecrosis is an acute hypodermite occuring during the first weeks of life. Most often there is a tissue suffering for the term and post term newborn. The evolution is simple, but complications can happen and threaten the life the newborn. We report two observations of cytosteayonecrosis, one was lethal.
Patient 1: infant, male, born in 40 weeks + 3 days of gestation in a context of perinatal asphyxia requiring neonatal resuscitation during 15 minutes. We proceed with hypothermia protocol and anticonvulsant. On day 9 of hospitalization an erythematous exanthema appeared, painful situated on the left flank, the gluteal region and the left thigh related to the cytosteatonecrosis. Calcium balance remained normal. At day 39 of life, he was re admitted in hospital for an abscess, after a traditional scarification, with Staphylococcus aureus resistant to Methicillin. He died on day 41 of life from a septic shock.
Patient 2: infant, male, born on 38 weeks + 5 days of gestation, in a context of maternal fever, stained amniotic fluid and Apgar at 5 in the 1st min. His mother was sickle cell homozygous SS. He was admitted for support of maternal and fetal infection to Klebsiella oxytoca. At day 10 of hospitalization, a nodular exanthema appeared at the left lumbar region, the left buttock and superior part of left thigh, in relation with a cytosteatonecrosis. The evolution was good.
Conclusion: Cytosteatonecrosis is rarely encountered, often overlooked, and is not always a benign condition.
Keywords: cytosteatonecrosis, surinfection, erythema, inflammation, newborn
INTRODUCTION
La cytostéatonécrose du nouveau-né (CSNN) est une pathologie caractérisée cliniquement par une hypodermite aigue fait de placard érythémateux, induré, nodulaire survenant lors des premières semaines de vie [1,2], le plus souvent, dans un contexte de souffrance tissulaire chez le nouveau-né à terme ou post terme [3]. C’est une affection rare chez le nouveau-né dont quelques cas seulement sont décrits dans la littérature [2]. Son diagnostic est suspecté cliniquement et confirmé histologiquement par des lésions de panniculite lobulaire avec des foyers de nécrose éosinophile du tissu adipeux englobant des fentes radiaires intraadipocytaires optiquement vides, correspondant à une dissolution et à une cristallisation lipidique. On y trouve un infiltrat de cellules granulomateuses (lymphocytes, histiocytes, fibroblastes et cellules géantes) et des dépôts de calcium, le tout sans atteinte de l’épiderme et le derme [4,5]. Il n’existe pas de traitement spécifique et l’évolution le plus souvent bénigne, peut se compliquer d’une hypercalcémie pouvant engager le pronostic vital et des troubles lipidiques à type d’hypertriglycéridémie [2,6,7]. Nous décrivons deux cas de CSNN diagnostiqués à Libreville dont un cas à évolué fatalement afin d’attirer l’attention sur l’existence de cette pathologie quoi que rare et relativement bénigne mais potentiellement grave.
OBSERVATIONS
Patient 1
Nouveau-né de sexe masculin, né à la polyclinique El Rapha à 40SA+3J dans un contexte d’asphyxie périnatale avec un Apgar < 3 à la 1ère min qui avait nécessité une réanimation néonatale pendant 15 min et une hospitalisation immédiate dans le service de néonatologie. A l’admission on observait une hypotonie généralisée, avec une altération de l’état de conscience et une détresse respiratoire coté à 5/10 selon le score de Silvermann. L’étude des paramètres anthropométriques montrait une macrosomie avec un poids de naissance à 4460g pour une taille de 52,5 cm et un périmètre crânien de 36,5 cm. Le bilan biologique montrait essentiellement une élévation des transaminases avec un SGPT à 356,4 UI/L (normal 7 à 40 UI/L) et le SGOT à 199,8 UI/L (normal 9 à 33UI/L) sans stigmates inflammatoires. Il était mis sous oxygène, sous une alimentation parentérale et en hypothermie thérapeutique avec une température cible de 34–34,5°C pendant 3 jours. Au 1er jour de l’hospitalisation, on observait des convulsions hémi corporelles gauches nécessitant la mise sous phénobarbital (20 mg/kg en dose de charge, puis 5mg/kg/j en dose d’entretien pendant 3 jours). Au 9ème Jour d’hospitalisation apparaissait une fébricule à 37,6°C et un placard inflammatoire érythémateux qui devenait nodulaire le lendemain, un peu induré et sensible à la palpation, s’étendant de l’hypochondre gauche à la fosse iliaque gauche [photo 1].

Photo 1 : placard inflammatoire érythémateux
La numération formule sanguine et l’hémoculture étaient sans particularité. Le bilan inflammatoire montrait une CRP à 31 mg/l (normal < 6 mg/l). Pensant à une cellulite, il était mis sous biantibiothérapie par voie veineuse à base de vancomycine (30 mg/kg/j en 2 prises pendant 10 jours) et de gentamycine (5 mg/kg/j en prise unique pendant 3 jours) et avec un antalgique (paracétamol 7,5 mg/kg/prise en 4 prises). On n’observait pas d’amélioration sur le plan cutané, mais on notait la disparition de la fièvre 24h après le début des antibiotiques et la normalisation de la CRP après 48h. Une biopsie cutanée réalisée à J26 de vie mettait en évidence des lésions de nécrose adipocytaire avec une disparition des noyaux, la présence de pseudo kystes à l’intérieur des lobules et de granulations basophiles au niveau du cytoplasme des adipocytes en rapport avec une CSNN. La prise en charge a consisté en la prescription d’un antalgique et la surveillance hebdomadaire de la calcémie qui restait normale (initialement de 2,29 mmol/l pour une normale entre 2 et 2,6 mmol/l) ainsi que les triglycérides (1,1 g/L, normale 0,30 – 1,30 g/L). A J39 de vie il est ré hospitalisé pour une détresse respiratoire dans un contexte d’abcès du flanc gauche secondaire à une surinfection par le Staphylocoque aureus résistant à la méthicilline (SARM). On notait en regard des lésions des scarifications faites traditionnellement sur le flan et la cuisse gauche. Il décédait 3 jours après son admission à J41 de vie dans un tableau de choc septique.
Patient 2
Nouveau-né, sexe masculin, était né à la polyclinique Chambrier par voie base à 39 SA+5J. Il était issu d’une mère homozygote SS, dans un contexte de pré-éclampsie, de fièvre maternelle à 39°C depuis 24h, de rupture prématurée des membranes d’une durée estimée à 27 h, de liquide amniotique purée de pois et d’Apgar à 5 à la 1ère min, et à 9 à la 10ème min après désobstruction et ventilation au masque pendant 10 min. Il était immédiatement transféré au service de néonatologie. A l’admission, il présentait essentiellement une détresse respiratoire évaluée à 3 selon le Score de Silvermann. Ses paramètres anthropométriques étaient normaux (poids de naissance 3830 g pour une taille de 49 cm et un périmètre crânien de 36,3 cm). Le bilan biologique mettait en évidence une élévation des transaminases avec un SGPT à 156,7 UI/L (normal 7 à 40 UI/L) et le SGOT à 79,4 UI/L (normal 9 à 33UI/L), une CRP à 45,6 mg/l (normal < 6 mg/l), des globules blancs à 39430/mm3 (normal 5000 à 25000/mm3) à prédominance neutrophile et une thrombopénie à 113 000/mm3 (normal 150 000 à 400 000 /mm3). Il était mis sous triple antibiothérapie à base de céfotaxime (50 mg/kg/prise en 3 prises), gentamycine (5 mg/kg/j en prise unique pendant 3 jours) et amoxicilline (50 mg/kg/prise en 3 prises). L’hémoculture réalisée à l’admission était positive au 4ème jour à Klebsiella oxytoca résistant au céfotaxime et à l’amoxicilline, un changement d’antibiotique était réalisé et il était mis sous imipenème (25 mg/kg/prise en 4 prises). On observait un trouble de l’oralité dès J4 de vie à type de difficulté de succion d’amélioration progressive. progressive. Le bilan biologique se normalisait au 9ème jour d’hospitalisation. Au 10ème jour d’hospitalisation, on notait l’apparition d’un placard érythémateux, induré, nodulaire, sensible et difficile à mobiliser sur les plans profonds à la palpation, é localisé à la moitié supérieure du dos, à la partie inférieure du flanc gauche, à la région fessière gauche et du tiers supérieur de la cuisse gauche [photo 2 et 3].
 | 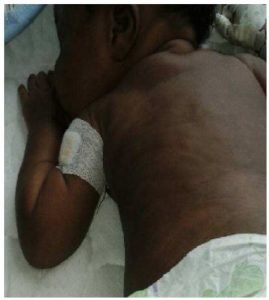 |
| Photo 2 : placard érythémateux, induré et nodulaire à la région fessière | Photo 3 : placard érythémateux, induré à la moitié supérieure du dos |
Ces lésions contrastaient avec un état clinique normal sans fièvre ni autres stigmates d’infection. La numération formule sanguine était normale et la CRP faiblement positive à 18 mg/l (normal < 6 mg/l). L’échographie montre un épaississement des parties molles sans collection. La prise en charge a consisté en la prescription d’un antalgique (paracétamol) et d’un antibiotique oral (oxacilline) sans amélioration de l’état cutané après 10 jours de traitement. La biopsie cutanée réalisée à J28 de vie montrait ait au niveau de l’hypoderme des lésions à type de nécrose adipocytaire avec un aspect fantomatique des adipocytes, une disparition des noyaux, la présence de pseudo kystes à l’intérieur des lobules, avec au niveau du cytoplasme de certains adipocytes, de petites granulations basophiles. On observait également au niveau des septa, un infiltrat modéré de type polymorphe associant les polynucléaires neutrophiles et lymphocytes en rapport avec une CSNN. La prise en charge consistait à l’administration d’un antalgique (paracétamol) et la surveillance hebdomadaire de la calcémie qui restait normale (initialement 2,26 mmol/l pour une normale entre 2 et 2,6 mmol/l) ainsi que les triglycérides (0,99 g/L, normale 0,30-1,30 g/L). Le bilan lipidique maternel était normal. L’évolution des lésions était spontanément résolutive en 8 mois.
DISCUSSION
La CSNN est une affection dont la fréquence est difficile à estimer [7]. Il s’agit d’une pathologie dont la physiopathologie reste mal élucidée [8]. Beaucoup d’hypothèses ont été émises sur sa pathogénie et une anomalie des tissus graisseux à type de trouble du métabolisme des graisses avec excès de graisses saturées dans le tissu sous-cutané serait le point de départ. La cristallisation des graisses saturées et la nécrose graisseuse observées serait secondaire à l’hypoxie ou à l’hypothermie [1,6]. C’est pourquoi elle survient généralement chez les nouveau-nés à termes ou en post termes dans des conditions d’asphyxie périnatale, de traumatisme obstétrical, de réanimation néonatale, de compressions abdominales et d’hypothermie thérapeutique. Ces différents terrains constituent les facteurs de risque de survenus de la cytostéatonécrose [3,9,10]. Nos patients présentaient bien des conditions adéquates de survenues de cette maladie. Ils étaient desnouveau-nés à termes, qui ont présenté tous les deux une souffrance foetale nécessitant une réanimation néonatale, une souffrance tissulaire objectivée par l’élévation des transaminases, avec une expression des signes plus sévère chez le patient n°1 qui, en plus d’être macrosome, il avait bénéficié d’une hypothermie thérapeutique. Actuellement, l’hypothermie est considérée comme une étiologie de la CSNN [9].
D’autres terrains également liés à l’enfant ont été évoqués comme la présence d’une anémie ou d’une thrombocytose qui sont tous les deux responsables d’hypoxie périphérique, ou encore de dyslipidémie familiale qui lui serait responsable de la présence des cristaux au niveau des adipocytes et des cellules géantes multi nucléées car ces cristaux sont composés de triglycérides [7,9]. Chez nos patients, il n’y avait pas d’anémie, pas de thrombocytose, ni d’anomalies au niveau des triglycérides
Il existe des facteurs maternels à la survenue de la CSNN tels que le diabète gestationnel, la prééclampsie, le placenta prævia, la prise de cocaïne ou d’inhibiteurs calciques, l’incompatibilité dans le système rhésus [7,9]. Dans notre cas, seule la prééclampsie était observée chez notre 2ème patient. Malheureusement, nous avons manqué de rechercher les troubles lipidiques chez la mère du 1er patient au cours de l’hospitalisation et n’avons pas pu le faire plus tard à cause du contexte évolutif dramatique observé.
La survenue de la CSNN reste très rare et sa prévalence est faiblealors que les facteurs de risque suspectés dans la survenue de cette affection ont une fréquence relativement élevée [1,10] que ce soit ceux de l’enfant ou de la mère. La rareté de cette affection ne se justifierait-elle pas par la méconnaissance du diagnostic ? car l’aspect des lésions fait aisément évoquer d’autres lésions telles qu’un sclérème, une cellulite, un érysipèle ou une myosite qui constituent d’ailleurs les diagnostics différentiels de cette affection [7]. Nous avons pensé à une cellulite et traité comme telle par des antibiotiques chez notre 1er patient simplement parce que nous n’avions aucune connaissance sur cette pathologie. Cette 1ère expérience nous a permis de penser plus facilement à une CSNN chez notre 2ème patient.
Les lésions de la CSNN apparaissent dans les quatre premières semaines de vie, mais le plus souvent dans la 1ère semaine. Elles débutent par un érythème, suivi de l’installation des zones d’hypodermite qui sont plus ou moins diffuses, sous forme de placards indurés, violacées ou rouges sur peau claire et hyperchromiques sur peau noire, souvent douloureuses [2,8]. Chez nos malades, les lésions sont apparues un peu après la 1ère semaine (9ème et 10 jour de vie) de vie. Ces lésions sont le plus souvent observées au niveau des joues, du tronc, des membres supérieurs, des fesses et des cuisses [2,4]. C’est sur ces différentes zones que les lésions étaient observées chez nos patients.
C’est une maladie dite bénigne car elle évolue dans la grande majorité des cas spontanément vers la guérison sans séquelle en quelque mois. L’infiltrat graisseux régresse lentement en quelques semaines ou mois, parfois on peut observer une atrophie du tissu sous-cutanée résiduelle de durée variable [1,9].
L’apparition de complications comme l’hypercalcémie peut faire basculer cette affection de son statut bénin à un statut de maladie mortelle [4]. En effet, l’hypercalcémie qui est la complication la plus observée et la plus redoutable, serait due à une nécrose des cellules adipeuses entraînant une augmentation des prostaglandines avec activation des ostéoclastes, un largage de calcium par les adipocytes nécrosés et une production anormale de 1,25-dihydroxyvitamine D par les macrophages, augmentant ainsi le turnover osseux [6,7,9]. Elle est observée dans un tiers des cas, surtout dans les formes disséminées et apparait plusieurs jours (jusqu’à 2 mois) après l’apparition de la maladie. En absence de traitement, elle peut durer jusqu’à 6 mois après le début des signes [2,6,7]. Cette hypercalcémie, même asymptomatique entraine des dépôts calciques au niveau cardiaque (septum intraauriculaire et valves), hépatique, neurologique, veineux et dans la majorité des cas rénale à type de néphrocalcinoses (imposant systématiquement sa recherche) ou de lithiases. Ces dépôts calciques constituent en réalité la seule crainte au cours du CSNN car ils entrainent des calcifications viscérales parfois létales [2,11]. La surveillance régulière de la calcémie (hebdomadaire) et la recherche systématique de la néphrocalcinose comme recommandées [2,9,12] n’ont pas relevé d’anomalie chez nos patients. L’abcédation observée chez notre 1er patient a aussi été retrouvée dans l’étude de Messaoudi [9], mais dans notre cas, nous ne saurons jamais dire si cela constitue une complication directement liée à la CSNN car des scarifications avec application de substance traditionnelle potentiellement porteuse de germes ont été observées et peuvent être directement responsable de l’évolution fatal chez cette enfant.
Une autre complication à type d’hypertriglycéridémie majeure peut être observée lors de CSNN chez des enfants ayant des antécédents familiaux de dyslipidémie. L’élévation des triglycérides serait due à la mobilisation des acides gras du tissu adipeux [7,12]. Nous n’avons pas objectivé de trouble lipidique chez nos patients.
Il n’existe pas de traitement défini de la CSNN. Il est symptomatique à base d’antalgique, d’antalgique, d’hydratation et de réchauffement [7]. En cas d’hypercalcémie significative (> 3 mmol/L) ou symptomatique (difficultés de tétées, des vomissements, une anorexie, une agitation) [9], il est préconisé une hyperhydratation avec du sérum salé isotonique (3 ml/m2/j), des diurétiques hypercalciuriants tels que les diurétiques de l’anse et un régime pauvre en calcium et en vitamine D qui peuvent être associés à l’administration des corticoïdes à faible dose et de calcitonine. Ces mesures peuvent être insuffisantes et l’utilisation des Biphosphonates (action inhibitrice de la résorption osseuse au niveau des ostéoclastes) sera alors est préconisée [2,7,9].
CONCLUSION
La CSNN est une affection rare mais décrite, de diagnostic clinique et histologique, ayant des facteurs de risque bien identifiés. Ces facteurs de risque sont fréquemment rencontrés dans la pratique courante de la médecine néonatale. Il n’existe pas de traitement spécifique. C’est une affection qui ne doit pas être méconnue car malgré son évolution généralement bénigne, elle peut se greffer de complication mortelle comme l’hyper-calcémie qu’il faut surveiller systématiquement jusqu’à la disparition des lésions, ou de lésions « iatrogènes » induites par ignorance comme une septicémie mortelle.
CONFLITS D’INTERETS
Les auteurs ne déclarent aucun conflit d’intérêts.
REFERENCES
2. Tizki S, Lehlimi M, Habzi A, et al. Cytostéatonécrose néonatale : attention à une hypercalcémie, même tardive ! Journal de Pédiatrie et de Puériculture 2013;26(2):105-8.
3. Le Huidoux P, Wallach D. Dermatologie néonatale pratique. mt pédiatrie 2005;8(5-6):348-361.
4. Barbier C, Cneude F, Deliège R, et al. Cytostéatonécrose néonatale : attention à l’hypercalcémie sévère. Arch Pediatr 2003;10:713-5.
5. Bégon E, Blum L, Petit Jean B, et al. Adiponécrose sous-cutanée du nouveau-né (cytostéatonécrose) et hypercalcémie après hypothermie thérapeutique. Ann Dermatol Venereol 2012;139(8-9):601-2.
6. Dudink J, Walther FJ, Beekman RP. Subcutaneous fat necrosis of the newborn: hypercalcaemia with hepatic and atrial myocardial
calcification. Arch Dis Child Fetal Neonatal 2003;88:343-5.
7. Abilkassem R, Dini N, Oukabli M, et al. Association d’une cytostéatonécrose néonatale, d’une hypertriglycéridemie et d’une hypercalcémie : à propos d’une observation. Pan African Medical Journal. 2012; http://www.panafrican-medjournal.com/content/article/11/26/full/. Consulté le 25 octobre 2017.
9. Messaoudi S, Es Seddiki A, Chaalal M, et al. La cytostéatonécrose du nouveau-né : à propos de deux observations. Pan African Medical Journal 2015;22:34. http://www.panafrican-medjournal.
com/content/article/22/34/full/. Consulté le 25 octobre 2017.
10. Oza V, Treat J, Cook N, et al. Subcutaneous fat necrosis as a complication of whole-body cooling for birth asphyxia. Arch Dermatol 2010;146(8):882-5.
11. Alaoui K, Abourazzak S, Oulmaati A, et al. An unusual complication of subcutaneous fat necrosis of the newborn. BMJ Case Rep 2011. http://dx.doi.org/10.1136/bcr.12.2010.356 9,12. Consulté le 26 octobre 2017.
12. Mahé E, Girszyn N, Hadj-Rabia S, et al. Subcutaneous fat necrosis of the newborn:a systematic evaluation of risk factors, clinical manifestations, complications and outcome of 16 children. Br J Dermatol 2007 Apr;156(4):709-15